胆管癌:沉默的“胆道杀手”,早识别早干预是关键
在消化系统肿瘤中,胆管癌虽然不如肝癌、胃癌那样“声名显赫”,但它却是恶性程度极高、预后较差的肿瘤之一,常被称为“胆道杀手”。由于胆管位置隐蔽、早期症状不典型,大多数患者确诊时已处于中晚期,治疗难度大大增加。
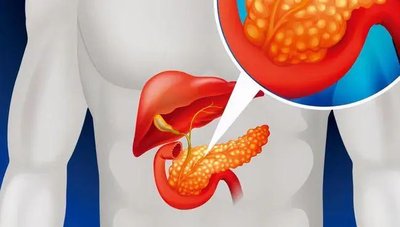
然而,随着医学影像技术的进步和对高危人群认识的深入,胆管癌的早期发现率正在提高。了解它的危险因素、警惕身体信号、及时就医,是战胜这一疾病的关键。本文将从病因、症状、筛查、预防、治疗等方面,为您全面解析胆管癌。
一、什么是胆管癌?
胆管癌是指起源于胆管上皮细胞的恶性肿瘤。胆管是连接肝脏、胆囊和十二指肠的“运输管道”,负责输送胆汁(由肝脏分泌,帮助消化脂肪)。
根据肿瘤发生的位置,胆管癌分为三大类,其临床表现和治疗策略各不相同:
肝内胆管癌:位于肝脏内部的胆管分支。约占10%-20%,常表现为肝脏占位,易与肝癌混淆。
肝门部胆管癌(Klatskin瘤):位于左右肝管汇合处(肝门部)。约占50%-60%,是最常见的类型,位置特殊,手术难度大。
远端胆管癌:位于肝外胆管(靠近十二指肠)。约占20%-30%,常表现为梗阻性黄疸,与胰头癌临床表现相似。
二、哪些人容易得胆管癌?
胆管癌的病因与胆道系统的长期慢性刺激密切相关。
不可改变的危险因素:
年龄与性别:50岁以上高发,男性略多于女性。
遗传因素:有胆管癌家族史者,风险增高。某些遗传综合征(如林奇综合征)也相关。
可改变的危险因素(核心):
原发性硬化性胆管炎:
这是胆管癌最重要的危险因素。一种慢性、进行性胆汁淤积性疾病,胆管发生炎症、纤维化、狭窄。
约10%-20% 的原发性硬化性胆管炎患者最终会发展为胆管癌,风险是普通人群的100-400倍。
此类患者需要定期进行胆管癌筛查。
胆管结石与肝内胆管结石:
长期胆管结石、肝内胆管结石(尤其是东南亚地区高发的肝内胆管结石)可引起反复胆管炎、胆管壁增厚、上皮异型增生,最终癌变。
肝内胆管结石患者发生肝内胆管癌的风险显著增高。
胆道寄生虫感染:
在东南亚地区,肝吸虫(华支睾吸虫) 感染是胆管癌的重要病因。虫体寄生在胆管内,长期机械刺激和代谢产物致癌。
主要与生食或半生食淡水鱼(如鱼生)的饮食习惯相关。
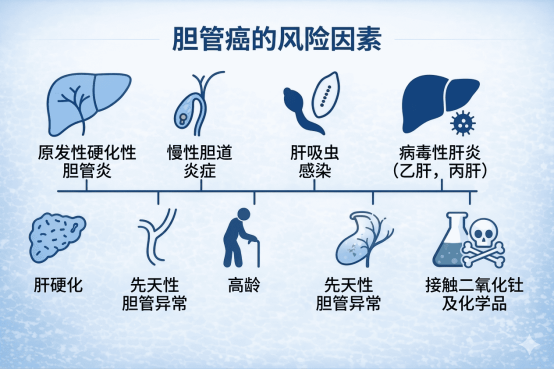
慢性胆道疾病:
慢性胆囊炎、胆总管囊肿(先天性胆管扩张症)、胆道-肠道吻合术后、反复胆管炎等,均可增加癌变风险。
肝硬化与病毒性肝炎:
肝内胆管癌与肝硬化、乙肝、丙肝感染相关,与肝细胞癌有共同的危险因素。
代谢性疾病:
非酒精性脂肪性肝病、肥胖、糖尿病等,与肝内胆管癌风险增高相关。
毒素暴露:
长期接触石棉、二噁英、放射性物质等。
某些地区饮用水中高水平的硝酸盐也被认为与胆管癌相关。
不良生活习惯:
吸烟、大量饮酒,均与胆管癌风险增高相关。
三、警惕身体的“信号灯”
胆管癌早期症状隐匿,随着肿瘤增大、阻塞胆管,逐渐出现典型表现。
典型症状:
梗阻性黄疸(最重要信号):
约90% 的肝门部和远端胆管癌患者以黄疸为首发症状。
表现:皮肤、巩膜(眼白)黄染,小便呈深茶色(“酱油尿”),大便呈陶土色(灰白色),伴皮肤瘙痒。
特点:进行性加重,黄疸出现后通常不会自行消退。
重要提示:黄疸是胆管癌的核心信号,任何不明原因的黄疸都应高度警惕。

上腹部不适或疼痛:
表现为右上腹或上腹部隐痛、胀痛,可向右肩背部放射。
肝内胆管癌早期可无疼痛,肿瘤增大牵拉肝包膜时出现。
消化道症状:
食欲不振、恶心、呕吐、腹胀、腹泻。由于胆汁排出受阻,脂肪消化吸收障碍,可出现脂肪泻(大便油亮、恶臭)。
不明原因的体重下降、乏力:
肿瘤消耗、消化吸收障碍共同导致进行性消瘦、乏力、贫血。
发热、寒战:
肿瘤阻塞胆管可导致胆汁淤积、继发胆道感染(急性胆管炎),出现发热、寒战、腹痛(Charcot三联征)。
腹部包块:
晚期肿瘤增大、肝脏肿大、胆囊增大(尤其是远端胆管癌阻塞导致胆囊明显肿大),可在右上腹摸到包块。
肝内胆管癌的特殊表现:
早期多无症状,常在体检超声时偶然发现肝脏占位。
随着进展,可出现肝区疼痛、腹胀、发热、消瘦等。
重要提示:
黄疸+陶土色大便+深色尿,是胆道梗阻的典型表现,提示胆管癌可能。
进行性加重的黄疸,与肝炎(可自行消退)不同,需立即就医。
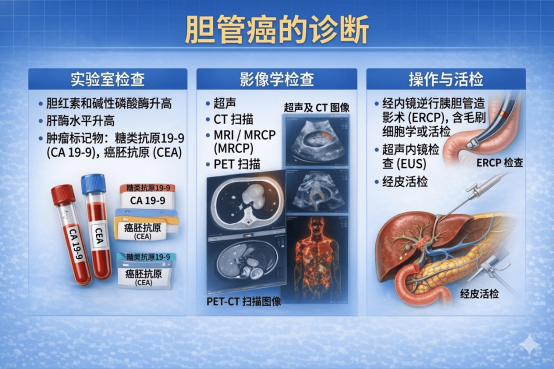
四、如何早期发现?——影像学+肿瘤标志物+病理是关键
胆管癌的早期发现,依赖于对高危人群的主动筛查和对黄疸信号的重视。
常用检查方法:
血液检查:
肝功能:梗阻性黄疸表现为总胆红素、直接胆红素、碱性磷酸酶(ALP)、γ-谷氨酰转移酶(GGT)显著升高,转氨酶(ALT、AST)轻度升高。
肿瘤标志物:
CA19-9:最常用的胆管癌标志物,敏感性约60%-80%,但特异性不高(胆道炎症、胰腺炎等也可升高)。
CEA:可辅助诊断。
注意:CA19-9显著升高(>100 U/mL)且进行性上升,高度提示胆管癌。
影像学检查:
超声:首选初筛方法,可发现肝内胆管扩张、肝门部占位、胆囊增大、肝内占位等。
增强CT:评估肿瘤位置、大小、与血管关系、有无淋巴结转移及远处转移,是分期和可切除性评估的核心依据。
磁共振胰胆管成像(MRCP):无创显示胆道系统全貌,对胆管梗阻的部位、范围显示清晰,是胆管癌诊断的重要方法。
磁共振(MRI):对肝内胆管癌、肝门部胆管癌的侵犯范围显示更清晰。
内镜逆行胰胆管造影(ERCP):
既是诊断手段,也是治疗手段。
作用:直接注入造影剂显示胆管全貌,可同时取活检进行病理诊断,并可放置支架解除梗阻性黄疸(减黄治疗)。
经皮肝穿刺胆道造影(PTC):
适用于ERCP失败或肝门部高位梗阻者。经皮肤穿刺肝内胆管,注入造影剂,同时可放置引流管(PTCD)减黄。
超声内镜(EUS):
对远端胆管癌和胆管壁浸润深度显示清晰,并可进行细针穿刺活检(EUS-FNA)获取病理。
病理诊断(金标准):
通过ERCP活检、EUS-FNA、PTC活检或手术获取组织,进行病理学检查,明确诊断。
筛查建议:
高危人群(原发性硬化性胆管炎、胆管结石、肝吸虫感染、胆总管囊肿、肝硬化、有胆管癌家族史者):
建议每6-12个月进行一次超声+CA19-9筛查。
如超声异常或CA19-9进行性升高,进一步行增强CT或MRCP。
一般人群:
出现黄疸、上腹不适、不明原因体重下降等症状时,及时就医。
五、如何科学预防胆管癌?
预防胆管癌,核心在于阻断胆道慢性刺激和感染。
一级预防(降低发病风险):
积极治疗胆道疾病:
原发性硬化性胆管炎:定期随访,早期识别癌变。
胆管结石、肝内胆管结石:有症状或反复胆管炎者,应积极手术治疗(胆管切开取石、肝叶切除等),避免长期结石刺激。
胆总管囊肿:确诊后应尽早手术切除囊肿,预防癌变。
预防和控制寄生虫感染:
改变饮食习惯:不吃生鱼、生虾、未煮熟的淡水鱼(鱼生),彻底煮熟后再食用。
高危地区(如华南、东北等地)应加强饮食卫生教育。
接种乙肝疫苗:
预防乙肝感染,降低肝硬化、肝内胆管癌风险。
健康生活方式:
戒烟限酒。
控制体重:保持健康体重,避免肥胖。
健康饮食:多摄入新鲜蔬菜水果,减少高脂肪、高红肉饮食。
充足饮水:
持充足饮水,稀释可能存在的致癌物。
二级预防(早期发现):
高危人群主动筛查:按照上述建议,定期进行超声和CA19-9监测。
警惕黄疸信号:任何不明原因的黄疸,都应立即就医,不要自行判断为“肝炎”。
六、正确认识,积极治疗

胆管癌恶性程度高,但近年来随着手术技术的进步和综合治疗的发展,预后正在逐步改善。
治疗原则:以手术切除为核心,结合化疗、放疗、靶向、免疫治疗的多学科综合治疗。
主要治疗手段:
手术治疗:
手术切除是唯一可能根治胆管癌的手段。
肝内胆管癌:行肝叶切除术。
肝门部胆管癌:行肝门部胆管癌根治术+肝叶切除术(根据肿瘤范围,常需联合肝尾状叶切除),是腹部外科最复杂的手术之一。
远端胆管癌:行胰十二指肠切除术(Whipple手术)。
可切除性评估:术前通过增强CT、MRI、MRCP等评估肿瘤与门静脉、肝动脉的关系、有无肝内转移、远处转移。约20%-30% 的患者初诊时可手术切除。
胆道引流(减黄):
梗阻性黄疸患者术前常需先行胆道引流(ERCP支架置入或PTCD),降低黄疸、改善肝功能、减少术后并发症。
不可手术患者,胆道引流可缓解症状、改善生活质量。
化疗:
辅助化疗:术后高危复发患者,化疗可降低复发风险。
新辅助化疗:局部晚期不可切除患者,化疗后肿瘤缩小,部分可获得手术机会。
晚期姑息化疗:常用方案为吉西他滨+顺铂(GC方案),可延长生存、改善生活质量。
放疗:
局部晚期不可切除患者,放化疗联合可作为治疗选择。
术后切缘阳性者,辅助放疗可降低局部复发。
靶向治疗:
部分胆管癌携带FGFR2融合、IDH1突变、HER2扩增、BRAF V600E突变等靶点。
FGFR抑制剂(培米替尼、英菲格拉替尼等)、IDH1抑制剂(艾伏尼布)等已在部分国家获批,为患者带来新希望。
免疫治疗:
PD-1/PD-L1抑制剂(如帕博利珠单抗、度伐利尤单抗)联合化疗,在晚期胆管癌中显示出疗效,已成为一线治疗选择之一。
肝移植:
部分严格筛选的早期肝门部胆管癌患者(符合特定标准),在术前放化疗后,可接受肝移植治疗,可获得较好预后。
预后与希望:
可手术切除者:5年生存率可达30%-50%,肝内胆管癌、肝门部胆管癌、远端胆管癌预后略有差异。
不可手术者:通过放化疗、靶向、免疫治疗,中位生存期约1年左右,部分患者可延长至2年以上。
近年来进展:靶向治疗和免疫治疗的发展,为晚期胆管癌患者带来了新的希望,部分患者可实现长期带瘤生存。
胆管癌是胆道系统的“沉默杀手”,但并非不可预防、不可战胜。关键在于:
认识高危因素:原发性硬化性胆管炎、胆管结石、肝吸虫感染、胆总管囊肿、肝硬化等。
警惕核心信号:进行性加重的梗阻性黄疸(皮肤眼白发黄、深色尿、陶土色大便)。
高危人群主动筛查:每6-12个月进行超声+CA19-9监测。
健康生活:不吃生鱼、戒烟限酒、控制体重、积极治疗胆道疾病。
科学治疗:以手术为核心,靶向、免疫为晚期患者带来新希望。
胆管虽然细小,却是胆汁流通的“生命通道”。从今天起,关注胆道健康,警惕黄疸信号,让胆管癌无机可乘。如果出现不明原因的黄疸,请记住:这绝不是“上火”或“肝炎”,必须立即就医。