乳腺癌:女性“头号杀手”,可防可治不可怕
在女性恶性肿瘤中,乳腺癌的发病率位居首位,被称为女性的“头号杀手”。然而,与其他许多癌症相比,乳腺癌又是预后最好、治疗手段最丰富、早期治愈率最高的癌症之一。
随着医学的进步和筛查意识的提高,越来越多的乳腺癌在早期被发现,患者获得了长期生存和良好的生活质量。了解乳腺癌,破除恐惧,主动筛查,是每一位女性关爱自己的重要一课。
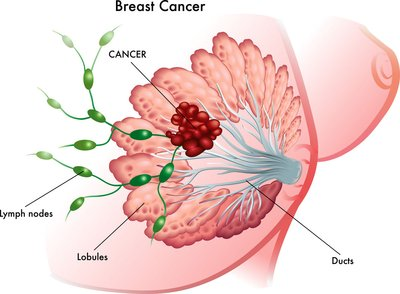
一、什么是乳腺癌?
乳腺癌是发生于乳腺上皮组织的恶性肿瘤。乳腺由乳腺小叶(产生乳汁)、乳腺导管(输送乳汁)以及间质组织(脂肪、结缔组织等)构成。绝大多数乳腺癌起源于乳腺导管或小叶。
根据病理类型,乳腺癌主要分为:
非浸润性癌(原位癌):癌细胞局限于导管或小叶内,未突破基底膜,属于最早期阶段,治愈率极高。
浸润性癌:癌细胞突破基底膜,侵入周围组织,是临床上最常见的类型。根据分子分型,又可细分为Luminal A型、Luminal B型、HER2阳性型、三阴性型等,不同分型的治疗策略和预后各不相同。
二、哪些人容易得乳腺癌?
乳腺癌的病因尚未完全明确,但以下因素与发病风险密切相关:
不可改变的危险因素:
性别与年龄:女性发病率远高于男性(约为100:1),40岁以上女性风险显著增加。
遗传因素:约5%-10%的乳腺癌与遗传相关。携带BRCA1/BRCA2等基因突变者,终身患癌风险显著增高。有乳腺癌或卵巢癌家族史(尤其是直系亲属在50岁前发病)者,风险增高。
月经与生育史:月经初潮早(<12岁)、绝经晚(>55岁)、未生育或首次生育年龄晚(>30岁)、未哺乳,均与风险增高相关。
乳腺疾病史:既往有乳腺不典型增生、小叶原位癌等病史者,风险增高。
可改变的危险因素:
激素暴露:长期使用雌激素-孕激素联合的绝经后激素替代治疗、长期服用某些含雌激素的避孕药。
生活方式因素:
肥胖:尤其是绝经后肥胖,脂肪组织可将雄激素转化为雌激素,增加风险。
饮酒:酒精是明确的乳腺癌危险因素,风险随饮酒量增加而升高。
缺乏运动:久坐不动的生活方式与风险增高相关。
精神压力:长期精神紧张、抑郁、焦虑等不良情绪,可能影响内分泌和免疫系统,间接增加风险。
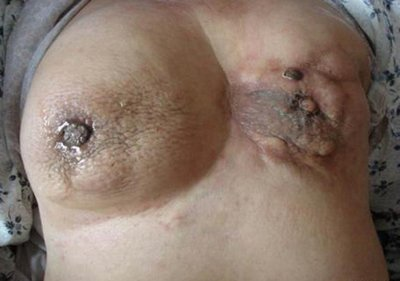
三、警惕身体的“异常信号”
早期乳腺癌往往没有明显症状,常通过体检或自检发现。以下表现应引起高度警惕:
无痛性乳房肿块:最常见信号。多为单发、质地坚硬、边界不清、活动度差的无痛性肿块。注意:并非所有肿块都疼痛,无痛性肿块更需警惕。
乳头溢液:非哺乳期出现单侧、自发性、血性或浆液性溢液。
乳房皮肤改变:
“酒窝征”:肿瘤侵犯Cooper韧带,牵拉皮肤形成凹陷,如同酒窝。
“橘皮样”改变:癌细胞堵塞淋巴管,导致皮肤水肿,毛囊处凹陷,形似橘皮。
乳头改变:乳头回缩、凹陷、偏斜,或乳头乳晕区湿疹样改变(瘙痒、脱屑、糜烂),可能是派杰氏病(一种特殊类型的乳腺癌)的表现。
腋窝淋巴结肿大:乳腺癌常首先转移至腋窝淋巴结,可摸到质地坚硬、活动度差的肿大淋巴结。
乳房轮廓改变:双侧乳房不对称,一侧隆起或凹陷。
重要提示:
绝大多数乳房肿块是良性的(如乳腺增生、纤维腺瘤),但任何异常都应就医检查,由专业医生进行鉴别。
定期自检:建议每月固定时间(月经后7-10天)进行一次乳房自检,熟悉自己乳房的正常状态,有助于及时发现异常变化。
四、如何早期发现?——筛查是金标准
早期发现是提高乳腺癌治愈率、实现保乳治疗的关键。目前,乳腺X线摄影(钼靶) 是国际公认的乳腺癌筛查金标准。
常用筛查方法:
乳腺X线摄影(钼靶):
作用:能发现临床触诊不到的微小钙化灶和早期肿瘤,是早期筛查的首选方法。
推荐频率:一般风险女性,40岁起每1-2年进行一次钼靶筛查。
乳腺超声:
作用:对致密型乳腺(年轻女性常见)显示更清晰,能区分囊性与实性肿块,是钼靶的重要补充。
适用人群:年轻女性、致密型乳腺、孕妇、钼靶发现异常需进一步明确者。
乳腺磁共振(MRI):
作用:敏感性最高,但特异性较低,价格昂贵。
适用人群:高危人群(如BRCA基因突变携带者)、乳腺癌术前评估、假体植入者等。
筛查建议:
一般风险女性:
20-39岁:无特殊症状可不常规筛查,但建议每月自检,每年临床体检一次。
40-70岁:每1-2年进行一次钼靶筛查,致密型乳腺建议联合超声。
70岁以上:如身体健康,可继续筛查。
高危人群(包括:BRCA基因突变携带者、有明显乳腺癌家族史者、既往有乳腺不典型增生或原位癌史者、曾接受过胸部放疗者等):
建议筛查年龄提前至30岁(或比家族中最早发病年龄提前10年)。
筛查方法推荐每年一次乳腺磁共振+钼靶。
五、如何科学预防乳腺癌?
预防乳腺癌,可以从调整生活方式和早期干预入手。
一级预防(降低发病风险):
保持健康体重:将体重指数(BMI)控制在18.5-24之间,尤其注意控制绝经后体重增长。
持规律运动:每周至少150分钟中等强度有氧运动(如快走、慢跑、游泳),可降低约20%-30%的风险。
限制饮酒:酒精是明确危险因素,建议不饮酒或严格限量。
均衡饮食:多摄入蔬菜水果、全谷物、豆类,限制高脂肪、高糖、加工肉类摄入。
鼓励母乳喂养:母乳喂养可降低乳腺癌风险,喂养时间越长保护作用越明显。
谨慎使用激素:如需使用绝经后激素替代治疗,应在医生指导下,选择最低有效剂量、最短疗程。
保持良好心态:学会减压,保持乐观情绪,维持内分泌稳定。
二级预防(早期发现):
定期筛查:按照上述建议,按时进行乳腺影像学检查。
每月自检:熟悉自己乳房的正常形态,发现异常及时就医。
对于高危人群的特殊干预:
基因检测:有明确家族史者,可考虑进行BRCA等基因检测,评估风险。
预防性药物:某些药物(如他莫昔芬)可降低高危人群的发病风险,需在医生指导下使用。
预防性手术:极少数极高危人群(如BRCA突变携带者)可选择预防性乳房切除,但需充分权衡利弊。
六、正确认识,积极治疗
如果不幸确诊乳腺癌,请不要绝望。乳腺癌的治疗已进入精准化、个体化、综合治疗的时代,治疗效果远优于大多数其他恶性肿瘤。
治疗原则:根据病理类型、分子分型、分期、患者身体状况,制定个体化方案。主要治疗手段包括:
手术治疗:
保乳手术:早期乳腺癌的首选,切除肿瘤及周围部分组织,保留乳房外形。术后需配合放疗。
全乳切除术:切除整个乳房,可根据意愿同期或择期进行乳房重建(自体组织或假体)。
前哨淋巴结活检:替代传统的腋窝淋巴结清扫,显著减少上肢淋巴水肿等并发症。
放射治疗(放疗):利用高能量射线杀死局部残留的癌细胞,保乳术后必须进行。
全身治疗:
化疗:适用于部分患者,可在术前(新辅助化疗)或术后(辅助化疗)进行。
内分泌治疗:针对激素受体阳性(Luminal型)乳腺癌,通过降低体内雌激素水平或阻断雌激素作用,抑制肿瘤生长。疗程通常5-10年。
靶向治疗:针对HER2阳性乳腺癌,使用曲妥珠单抗(赫赛汀)等靶向药物,显著改善了该类患者的预后。
免疫治疗:主要适用于三阴性乳腺癌,联合化疗可提高疗效。
预后与希望:
早期乳腺癌(0期、I期):5年生存率可达95%以上,许多患者实现临床治愈,并可保留乳房。
局部晚期乳腺癌:通过新辅助治疗(术前化疗/靶向治疗)使肿瘤缩小后,仍有手术机会,预后良好。
晚期(转移性)乳腺癌:虽然难以治愈,但通过有效的综合治疗,许多患者可以实现长期带瘤生存,生活质量良好,生存期不断延长。
乳腺癌并不可怕,可怕的是忽视、恐惧和延误。关键在于:
正确认识:了解危险因素,区分可改变与不可改变因素。
主动筛查:40岁起定期做钼靶,高危人群提前并加强筛查。
自检与就医:每月自检,发现异常及时就医,不自行判断。
健康生活:控制体重、规律运动、限制饮酒、保持心态。
科学治疗:确诊后相信医生,接受规范化、个体化的综合治疗。
乳房是女性美丽与自信的象征,也是需要被温柔以待的健康器官。从今天起,关爱自己,定期筛查,让乳腺癌无机可乘。即使面对它,我们也拥有足够的智慧和力量去战胜它