甲状腺癌:最“温柔”的癌症,也不可掉以轻心
在众多恶性肿瘤中,甲状腺癌有一个特殊的“标签”——它常被称为“最温柔的癌症”或“懒癌”。这是因为大多数甲状腺癌(尤其是最常见的类型)进展缓慢、预后良好,早期发现后经过规范治疗,患者可以获得长期生存,生活质量几乎不受影响。
然而,“温柔”不等于“无害”。少数类型的甲状腺癌依然具有侵袭性,若不及时诊治,同样会危及生命。了解甲状腺癌的分类、警惕颈部异常信号、科学决策,是战胜这一疾病的关键。
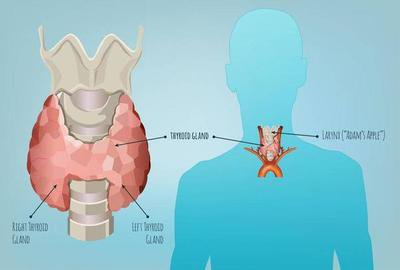
一、什么是甲状腺癌?
甲状腺癌是指起源于甲状腺滤泡上皮或滤泡旁细胞的恶性肿瘤。甲状腺是位于颈部前方、喉结下方的一个蝴蝶形内分泌器官,负责合成和分泌甲状腺激素,调节人体的新陈代谢。
根据病理类型,甲状腺癌主要分为四大类,其生物学行为和预后差异巨大:
类型 | 占比 | 特点 | 预后 |
乳头状癌 | 80%-90% | 最常见,生长缓慢,易发生颈部淋巴结转移,但远处转移少见 | 极好,10年生存率>95% |
滤泡状癌 | 5%-10% | 较常见,血行转移(肺、骨)风险高于乳头状癌 | 良好,10年生存率约85%-90% |
髓样癌 | 2%-5% | 起源于滤泡旁细胞(C细胞),分泌降钙素,部分与遗传相关(RET基因突变) | 中等,取决于分期,早期预后好 |
未分化癌 | <2% | 极具侵袭性,生长迅速,早期即可侵犯周围组织(气管、食管、喉返神经) | 极差,中位生存期仅6-12个月 |
重要提示:绝大多数(超过95%)的甲状腺癌是预后良好的乳头状癌和滤泡状癌。但未分化癌虽然少见,却极为凶险,需高度警惕。
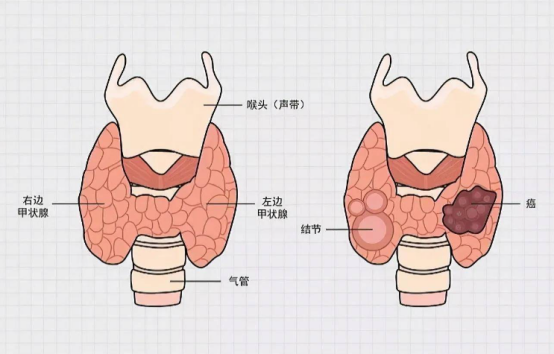
二、哪些人容易得甲状腺癌?
甲状腺癌的病因尚未完全明确,但以下因素与发病风险密切相关。
不可改变的危险因素:
性别与年龄:女性发病率约为男性的3倍,高发年龄在30-50岁。雌激素可能在其中发挥作用。
遗传因素:
家族性甲状腺癌:约5%-10%的甲状腺癌有家族聚集性。直系亲属中有甲状腺癌患者,风险增高。
遗传综合征:髓样癌中约25%为遗传性,与RET基因突变相关,可表现为多发性内分泌腺瘤病2型(MEN2)。此类患者需进行基因检测和预防性手术。
电离辐射暴露史:
这是甲状腺癌最明确的危险因素。儿童期头颈部接受过放射治疗(如淋巴瘤、胸腺肥大、扁桃体肥大等)者,风险显著增高。潜伏期可达10-20年。
切尔诺贝利核事故后,周边地区儿童甲状腺癌发病率大幅上升,证实了辐射与甲状腺癌的因果关系。
可改变的危险因素:
碘摄入异常:
碘缺乏与滤泡状癌风险增高相关。
碘过量是否增加乳头状癌风险,尚存争议。但保持适碘饮食是合理的。
肥胖:多项研究显示,肥胖与甲状腺癌风险增高相关。
良性甲状腺疾病:甲状腺结节、桥本甲状腺炎(自身免疫性甲状腺炎)患者,甲状腺癌风险轻度增高。
三、警惕身体的“信号灯”
早期甲状腺癌通常没有任何症状,常在体检超声时偶然发现。随着肿瘤增大,可出现以下表现。
典型症状:
颈部无痛性肿块(最重要信号):
最常见表现。多为单发、质地坚硬、表面不光滑、活动度差的无痛性肿块。
重要提示:多数甲状腺结节是良性的(占90%-95%),但任何颈部肿块都应就医检查,由专业医生鉴别。
颈部淋巴结肿大:
甲状腺癌(尤其是乳头状癌)易发生颈部淋巴结转移,可表现为颈部侧方或锁骨上区质地坚硬、活动度差的肿大淋巴结。
声音嘶哑:
肿瘤侵犯或压迫喉返神经(控制声带的神经),导致声音嘶哑。这是肿瘤侵犯周围组织的重要信号。
吞咽困难、呼吸困难:
肿瘤增大压迫食管或气管,导致吞咽不畅、吞咽困难,或呼吸不畅、喘息。
颈部疼痛:
肿瘤侵犯周围组织或合并囊内出血时,可出现颈部疼痛,可向耳部、肩部放射。
甲状腺髓样癌的特殊表现:
可分泌降钙素等激素,导致腹泻、面部潮红、心悸等症状。
重要提示:
无症状≠无问题。大多数早期甲状腺癌没有任何感觉,依赖症状发现往往已非早期。
颈部肿块无论大小、是否疼痛,都应就医检查。
四、如何早期发现?——超声+穿刺活检是关键
甲状腺癌的早期发现,依赖于甲状腺超声的普及和精准诊断。
常用检查方法:
甲状腺超声:
首选和最核心的检查方法。无创、便捷、经济,能清晰显示甲状腺结节的大小、形态、边界、内部回声、有无钙化、有无血流信号、有无颈部淋巴结转移。
TI-RADS分级(甲状腺影像报告和数据系统):1-5级,级别越高,恶性可能性越大。
TI-RADS 3级:良性可能(恶性率<5%)
TI-RADS 4级:可疑恶性(恶性率5%-80%),根据特征分为4a、4b、4c
TI-RADS 5级:高度可疑恶性(恶性率>80%)
超声特征提示恶性:实性、低回声、边界不清、形态不规则、纵横比>1、微小钙化、颈部淋巴结异常。
甲状腺细针穿刺活检(FNA):
诊断的金标准。在超声引导下,用细针穿刺结节,获取细胞进行病理学检查。
适应证:TI-RADS 4级以上、直径>1cm的可疑结节、直径<1cm但有高危特征(如淋巴结转移、放疗史、家族史等)。
结果解读:
良性:定期随访。
恶性:需手术治疗。
意义不明确(Bethesda III、IV类):可重复穿刺、行分子检测(如BRAF突变检测)或手术切除。
甲状腺功能检查:
检测TSH、T3、T4等,评估甲状腺功能状态。甲状腺癌患者的甲状腺功能通常正常,但可辅助判断结节的性质。
降钙素检测:
用于髓样癌的筛查和诊断。降钙素显著升高(>100 pg/mL)高度提示髓样癌。
分子检测:
检测BRAF V600E突变(乳头状癌中最常见的突变)、RET/PTC重排、RAS突变等,有助于辅助诊断和预后判断。
髓样癌患者应进行RET基因检测,明确是否为遗传性。
筛查建议:
一般人群:
目前不推荐常规大规模筛查。但建议每年体检时进行一次甲状腺超声,作为常规检查项目。
发现甲状腺结节,由专业医生评估是否需要进一步检查。
高危人群(儿童期头颈部放疗史、甲状腺癌家族史、MEN2家族史者):
建议从青少年期或确诊后开始,每年进行一次甲状腺超声。
五、如何科学预防甲状腺癌?
甲状腺癌的预防,重点在于避免不必要的辐射暴露和保持健康生活方式。
一级预防(降低发病风险):
避免不必要的电离辐射:
儿童期应尽量减少头颈部CT、X线等辐射暴露,除非必要。
如需进行头颈部放射治疗,应在专业医生指导下权衡利弊。
保持适碘饮食:
碘缺乏地区:使用加碘盐,适量摄入海带、紫菜等海产品。
碘充足地区:避免长期过量摄入碘(如大量食用海带、紫菜等)。
桥本甲状腺炎患者:应咨询医生,个体化调整碘摄入。
健康生活方式:
控制体重:保持健康体重(BMI 18.5-24),避免肥胖。
规律运动:每周至少150分钟中等强度有氧运动。
均衡饮食:多摄入新鲜蔬菜水果,减少高脂肪、高加工食品。
关注家族史:
有甲状腺癌家族史者,应进行遗传咨询,必要时进行RET基因检测。
MEN2家族成员应在医生指导下进行预防性甲状腺切除。
二级预防(早期发现):
定期体检:每年一次甲状腺超声。
重视颈部肿块:发现颈部肿块及时就医,不要自行判断。
六、正确认识,积极治疗
甲状腺癌的治疗已进入精准化、个体化时代,大多数患者预后极好。
治疗原则:根据病理类型、分期、患者年龄、肿瘤特征,制定个体化方案。
主要治疗手段:
手术治疗:
是甲状腺癌的首选治疗方法。
甲状腺次全切除术/腺叶切除术:适用于低危、单侧、直径<4cm的乳头状癌,保留对侧甲状腺,降低术后甲减和甲状旁腺功能减退风险。
甲状腺全切除术:适用于高危(肿瘤>4cm、双侧、有淋巴结转移、有放疗史、髓样癌、未分化癌等),术后需终身服用左甲状腺素(优甲乐)替代治疗。
颈部淋巴结清扫术:如有颈部淋巴结转移,需清扫中央区或侧颈区淋巴结。
放射性碘-131治疗:
适用于甲状腺全切术后高危患者(如肿瘤>4cm、有淋巴结转移、有远处转移等)。原理:甲状腺细胞(包括甲状腺癌细胞)具有摄取碘的能力。口服放射性碘-131后,被残留的甲状腺组织或转移灶摄取,通过β射线杀死癌细胞。
前提:需先通过饮食和药物使体内TSH升高(促进碘摄取),或使用重组人TSH(避免停药)。
内分泌治疗(TSH抑制治疗):
甲状腺癌术后(尤其是全切术后)需终身服用左甲状腺素(优甲乐),一方面替代甲状腺功能,另一方面通过抑制TSH分泌,降低TSH对可能残留的癌细胞的刺激作用。
目标:根据危险分层,将TSH控制在0.1-0.5 mIU/L(低危)或<0.1 mIU/L(高危)。
靶向治疗:
适用于进展性、放射性碘难治性分化型甲状腺癌,以及晚期髓样癌、未分化癌。
常用药物:索拉非尼、仑伐替尼(多激酶抑制剂),可显著延长无进展生存期。
髓样癌:RET抑制剂(塞尔帕替尼、普拉替尼)在携带RET突变的患者中疗效显著。
外放疗:
适用于未分化癌、局部晚期无法手术、或术后有残留的患者。
特殊话题:甲状腺微小乳头状癌(PTMC)
定义:直径≤1cm的乳头状癌。约占甲状腺癌的30%-50%。
争议:大多数微小癌进展缓慢,终身不威胁生命。因此,对于低危微小癌(无淋巴结转移、无侵犯周围组织、非高危部位),可选择主动监测(定期超声随访,仅进展时干预),避免过度治疗。
日本研究:主动监测5年,仅约5%-10%的患者出现肿瘤增大或淋巴结转移,及时手术仍可获得良好预后。
预后与希望:
分化型甲状腺癌(乳头状、滤泡状):早期患者10年生存率可达95%以上,多数患者可临床治愈。
髓样癌:早期患者5年生存率约80%-90%,晚期预后较差。
未分化癌:预后极差,但近年来靶向治疗、免疫治疗的发展,为部分患者带来了新希望。
总结:
甲状腺癌是“最温柔的癌症”,但也不可掉以轻心。关键在于:
认识病理类型:绝大多数为预后良好的乳头状癌,但未分化癌极为凶险。
警惕颈部信号:颈部无痛性肿块、声音嘶哑、吞咽困难、颈部淋巴结肿大等。
定期超声筛查:每年体检时做一次甲状腺超声,TI-RADS分级指导决策。
精准诊断:可疑结节行细针穿刺活检(FNA),明确病理诊断。
个体化治疗:低危微小癌可主动监测避免过度治疗;高危患者规范手术+放射性碘+TSH抑制治疗;晚期患者靶向治疗带来新希望。
健康生活:避免不必要的辐射暴露,保持适碘饮食,控制体重。
甲状腺是人体新陈代谢的“发动机”,需要被科学地呵护。从今天起,关爱甲状腺,定期超声检查,让“最温柔的癌症”真正变得无害。